産婦人科の基本知識 市民のための健康講座
婦人科の疾患や妊娠、出産などの女性ならではの悩みは自覚症状も少ないため相談しにくく、発見が遅れる場合がある。検診を怠らず、自ら守る大切さが求められる。このほど本社と大糸タイムス友の会、大北医師会が主催した、第3回「市民のための健康講座」で、市立大町総合病院の原きく江医師が講演した要旨を再録した。
|
 |
| 敷居高くても検診を |
婦人科はなんとなく敷居が高く、来るのに勇気が必要だったり、「何にも症状がない」と放置している方もいる。女性の悩み相談所のようなところ。ぜひいらしていただきたい。自覚症状がないことも多い。少しでも症状が出たときは重症になっている可能性もある。早く見つけ、早く治療する必要があります。
|
膣炎は、帯下が多い、かゆみ、出血などの症状があり、カンジダ感染症、老人性膣炎、膣内異物などの原因が考えられ、疾患ごとに薬を使います。清潔にすることが大切ですが、膣には常在菌による自浄作用があり、ビデ・せっけんで洗い過ぎ、この菌も流してしまわないことも大事です。
子宮頸(けい)管ポリープは、ほとんどが良性ですが、再発することが多い。検診しているその場で治療できます。0・6%くらい悪性の場合があるので、取ったその場で顕微鏡検査に出すことがポイント。
筋肉が異常に増殖し固まりになるのが子宮筋腫。一番多い疾患で、成熟期の女性の4人に1人が持っている。良性腫瘍(しゅよう)でも、放置できない場合がある。たちの悪いのが、内膜の内側にできる粘膜化筋腫。出血が増え小さなものでも貧血や不妊症につながる可能性がある。これから妊娠を望む方は、大きな筋腫だけ取る筋腫核出術がある。
卵巣腫瘍は、小学生から80代までありえるので注意が必要。症状はほとんどなく、検診で見つけるしかありません。良性でも、茎捻(ねん)転を起こしてしまえば緊急手術になってしまう。その前に見つけて管理したい。子宮頸(けい)がん+内診だけでなく、小さな腫瘍を見落とさないために超音波検診も受けるのがポイント。
|
悪性腫瘍いわゆる子宮がんは、かつては高い死亡率でしたが、検診の普及によって下がった。初期であれば高確率で治る。Ⅰ期以前なら5年で85%が再発せず、この段階で見つけることが大切。早期がんは無症状で、出血や帯下増加などがあったときには進行している場合があります。
子宮がんには、頸がんと体がんの2種類があり、市町村や職場で実施するのは頸がん検診。子宮の出口を綿棒やブラシでこすり、細胞を採取、顕微鏡検査で異型度を6段階で評価します。Ⅲa以降になるとがんの可能性が出てきます。(図1) |
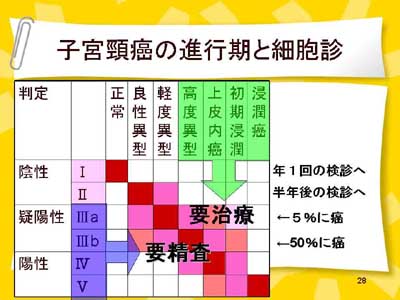
図1 |
妊娠や出産を望む方は、一部だけをくりぬく子宮頸部円錐切除術が適用されるまでの段階で見つけなければいけない。これ以上進行すると子宮を取らなければならない。
原因のひとつに性交渉で感染するヒトパピローマウイルス(HPV)が原因にあります。性交年齢が若い人やパートナーが多い人、相手のパートナーが多い人はリスクが高い。晩婚や高齢化出産の傾向の中、初回妊娠より早く摘出しなければならない場合もあります。
子宮頸がんで死なないためには、遅くても初期浸潤までに治療を。大切なのはがん検診。がんになる前の状態で経過を追うことで、なる前に治療できます。
子宮体がんは、頸がんの検診だけでは見つけにくい。体がん検診は痛みもあり、正診率も80%と低く、希望されない方も多い。しかし、特に閉経後に内膜が厚い方はリスクがあり、ぜひ受けてほしい。
がん検診は平成16年、全国的にも13・6%しか受けていない。中でも、大町市では17年に561人(11・7%)と全国平均以下。予防医学が発達している欧米は80%以上が受診しています。症状が出てからでは遅い。子宮がん検診を受けましょう。
|
| 分娩と病気 表裏一体 |
妊娠・分娩(ぶんべん)は病気ではないが、検診の必要性を理解されていない方も多い。妊娠・分娩と病気と表裏一体です。奈良県で妊婦を病院が受け入れられず、「たらいまわし」され死産したという事件がありました。病院が悪いように言われていますが、検診を受けていなかったため受け入れられる病院が限られたという面もあります。
検診を受けていないため、予定日がはっきりしないので何か月かわからない。超未熟児が出生する可能性もあり、NICYのある病院、すなわち超未熟児の人工呼吸器ができる病院となる。大北では大町病院では無理です。母体合併症もあるかもとなれば、子ども病院でも無理です。HIV、B型肝炎などの感染症の可能性もある。産婦人科医としては適切な治療を望んだ結果でもあるのです。検診を受けていたら違ったかもしれません。
産科医が減っている面も深刻です。県内では2年半で35科が休廃止し、うち11が産科。他の産科がなくなることで残った産科に集中し、とても見切れない場合がある。里帰り出産の受け入れ中止なども進んでいます。高年齢化や女性医師も多く、緊急時の対応には限界があります。厳しい労働環境、激務、医療訴訟が多いなどの理由があります。それくらい妊娠、分娩はリスクが高いことです。
産婦人科医の手だけではお産を守れなくなった時代。皆さんが妊娠・分娩のリスクを理解しなければいけません。
|
出産には明るく・穏やか・正常というイメージがあります。確かに周産期予後は非常に向上し、死亡率は50年前の35分の1になりました。一方で高齢妊娠2倍、早産増加、7か月超早産2倍。低出生体重児も増え超低生体重児30倍とリスクは高まっています。
大町病院でもことし、出産261件中、帝王切開36件(13・5%)、緊急帝王切開9件(3・5%)、子ども病院への新生児搬送6件(2・3%)と、これだけ高い確率で医師を必要としている。
ある全国調査では、出産時の死亡32人に対し、ICUや呼吸器、大量出血、子宮摘出胎盤剥離(はくり)など、2859例が重症管理必要とした。妊産婦の250人に1人は、死に至る危険があるということになる。
分娩そのものがリスクを持っているのです。(図2) |
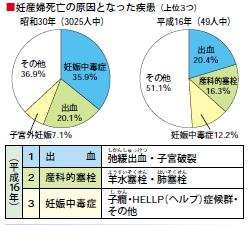
図2 |
赤ちゃんや胎児の絶えざる観察・評価。予防が必要で、妊娠・分娩には産科医の力が必要不可欠。助産婦なども見直されていますが、産科医の目の届くところでお産をしたほうが安全で、症状が起きてからでは診れる医者もないほど産科医は崩壊寸前なのです。
予防できるものは予防する必要がある。自らでわが身と赤ちゃんを守るように努力しましょう。そのために検診が必要です。
|
| トップページ |
講座一覧へ |
●当サイト木掲載の記事・画像の無断転載を禁じます。すべての著作権は大糸タイムス社に帰属します。
Copyright(C)2007-2018 OHITO TIMES Co., Ltd. All Rights Reserved. |
|